Transfusionists Talk
Attachment(s)
Attachment(s)
https://transfusionontario.org/wp-content/uploads/2024/12/Self-assessment-tool-registered-Blood-Regulations-Fr.pdfAttachment(s)
https://transfusionontario.org/wp-content/uploads/2024/12/Self-assessment-tool-non-registered-Blood-Regulations-Fr.pdfAttachment(s)
https://transfusionontario.org/wp-content/uploads/2024/12/Self-assessment-tool-FAQ-Blood-errors-and-accidents-Fr.pdfDeborah Flowers, MLT, technologiste principale, Médecine transfusionnelle, ALREO
La plupart des professionnels qui travaillent dans des laboratoires médicaux ont l’habitude d’entendre à longueur de jour des déclenchements de code. Le 27 octobre dernier, l’Hôpital d’Ottawa a lancé en quelques heures pour la première fois de son existence un code rouge, un code orange et un code gris. Notre équipe a travaillé de façon exemplaire malgré le stress et a résolu rapidement les problèmes qui se présentaient, mais les choses auraient-elles pu mieux se passer? Et, question encore plus importante, qu’avons-nous appris de nos faux pas?
Peu avant 16 heures, un code rouge a été annoncé, et nous sommes passés au système d’alimentation de secours. Il n’y avait pas lieu de nous inquiéter, car les zones essentielles, comme la médecine transfusionnelle, sont équipées d’appareils d’alimentation sans coupure (ASC) et de multiples prises d’urgence. Quelques minutes plus tard, les lumières ont commencé à clignoter étrangement et une odeur bizarre s’est répandue dans le laboratoire. Au cours des journées précédentes, nous avions entendu plusieurs codes, mais cette situation était différente et on le sentait. Quelqu’un a suggéré de nous préparer à évacuer les lieux, alors nous avons placé des produits dans les boîtes de code orange et nous avons transféré les appels au téléphone portable. Quand l’avis d’évacuation est arrivé, tout était prêt. Nous avons pris nos boîtes de sang, descendu les escaliers et nous sommes installés dans le garage du service des urgences. Ce n’était pas l’idéal, mais nous pouvions fonctionner. Nous avons fait l’inventaire des objets qui nous manquaient : un chargeur pour le téléphone portable, notre liste de téléphones externes, un stylo. Des petits objets qui auraient pu nous faciliter la vie. Notre première requête a été une demande de plaquettes, et nous n’avions même pas pensé à en emporter.
Ensuite, on a annoncé un code orange. Bon nombre d’entre nous avaient répondu à un code orange externe, mais jamais à une catastrophe dans l’hôpital. C’était surréel de voir l’Urgence déserte, occupée seulement par le personnel d’intervention d’urgence. Les ambulances étaient détournées, les patients étaient évacués, transférés ou envoyés chez eux. Nous avions déjà déclenché notre politique de code orange en l’adaptant à une catastrophe interne, alors nous avons continué.
Puis, un code gris a été déclenché, et nous avons appris que l’alimentation d’urgence ne se rendait plus dans certaines parties de l’hôpital. Personne n’aurait pu imaginer qu’il nous aurait fallu un système de réserve pour le système d’urgence. Le lendemain, quand nous avons pu retourner au laboratoire, la scène était irréelle. L’odeur était oppressante et il y avait de la suie partout. Le nettoyage après sinistre allait prendre des mois, mais nous étions de retour au labo de médecine transfusionnelle 24 heures après la première alarme.
Je ne suggère pas aux laboratoires de se relocaliser comme nous l’avons fait. Dans notre situation, nous pouvions apporter sans danger des produits sanguins avec nous; nous avions du temps avant l’ordre d’évacuation. Quelle est la leçon la plus importante que nous ayons apprise ? C’est qu’une communication efficace est cruciale en cas de défaillance d’une infrastructure. Au début, nous avons recueilli l’information autour d’un téléphone portable mourant, en écoutant les mises à jour de la situation. Voici ce que je conseille à tout le personnel des laboratoires médicaux – revoyez votre plan d’urgence et prenez conscience de l’importance capitale de la communication. Comme le disait Arthur Conan Doyle, « il est facile de savoir après coup ce qu’il fallait faire ».
Featured Resources
MHP Quality Metrics Portal
Note: Each Ontario hospital will need to determine where the data for the metrics is housed within their facility and who will be responsible for gathering and entering the data.

Upcoming Events
Transfusionists Talk

GHEST 2024 Save the Date

U of T

June 20, 2024 @12pm-1pm
MLT Session – Interesting serology cases
Subscribe to U of T Transfusion Medicine Rounds mailing list to get register
Attachment(s)
Valérie Rhéaume, coordonnatrice régionale de projets, RRoCS, Nord et Est de l’Ontario
Les 10 et 11 avril dernier, le Réseau régional ontarien de conservation du sang (RRoCS) et la Société canadienne du sang (SCS) ont tenu conjointement leur symposium annuel qui comportait un atelier éducatif de sérologie axée sur la médecine transfusionnelle (MT) et une conférence Web. Ces activités éducatives annuel visent tout d’abord à transmettre des renseignements sur les meilleures pratiques en transfusion sanguine au personnel hospitalier des établissements de santé communautaires ou ruraux de tout l’Ontario. Au fil des ans, ces événements sont devenus très attendus, attirant une participation de toute la province, du pays et de l’étranger. Les participant·e·s apprécient cette occasion d’obtenir de l’information actualisée et l’apprentissage qu’on peut en tirer.
Un mot sur l’atelier
L’atelier sur les mystères cachés dans une éprouvette (Mysteries in a Test Tube) a donné au personnel de laboratoires hospitaliers de MT une occasion d’apprentissage et de formation concrète. Les participant·e·s avaient le choix entre trois niveaux de complexité, ce qui garantissait la pertinence de l’expérience d’apprentissage tant pour les novices que les experts. Chaque établissement inscrit a reçu des échantillons ainsi qu’une étude de cas contenant des questions adaptées à chaque niveau de connaissance. Les établissements avaient un temps déterminé pour faire le travail et soumettre leurs réponses. Ces réponses ont ensuite fait l’objet de discussions collectives pendant la séance de révision de chaque groupe. Au total, 38 personnes se sont jointes au Dr Johnathan Mack lors de discussions qui ont enrichi l’expérience acquise dans le cadre de cet atelier. La réponse a été enthousiaste et les cinquante places à l’atelier ont été rapidement prises, ce qui souligne la nécessité de telles occasions d’apprentissage interactif. Les personnes qui n’ont pas pu y assister peuvent consulter les séances sur notre site Web, ce qui élargit la portée éducative au-delà de l’auditoire présent le jour de l’atelier. 2024 CBS/ORBCoN Wet Workshop – Transfusion Ontario
Un mot sur le symposium
Le symposium (The Blueprint for Massive Hemorrhage Protocol: Development, Implementation and Optimization in Rural Hospitals) qui portait sur le développement, la mise en place et l’optimisation d’un protocole Hémorragie massive en milieu rural a attiré un nombre record de 1151 inscriptions, preuve de la pertinence et de l’importance du sujet. Conçu pour le personnel de santé œuvrant dans les hôpitaux communautaires ou ruraux qui participent à l’administration de composants sanguins sans nécessairement avoir des connaissances pointues en médecine transfusionnelle, le symposium a reçu l’agrément du Collège des médecins et chirurgiens ainsi que du Collège des médecins de famille. Le format virtuel a facilité une vaste participation et permis au personnel hospitalier de toute la province d’accéder à des présentations animées avec expertise.
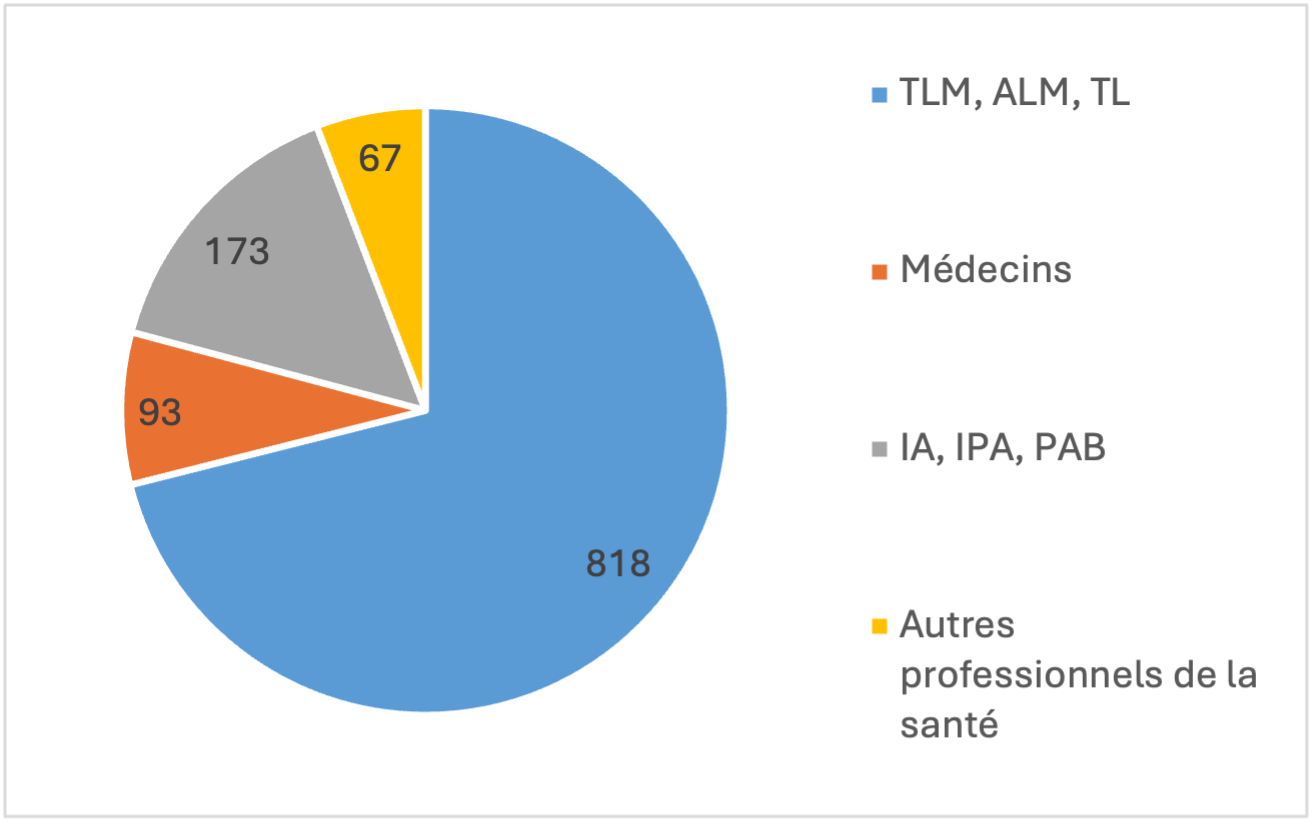
Au programme du symposium, trois présentations suivies de questions posées aux présentateurs et à la présentatrice, séance animée par le Dr Mack. La Dre Laura Stone, représentant l’Hôpital de la région de Sault-Sainte-Marie, a fait la première présentation portant sur l’approche pratique et les leçons tirées de la mise à jour du protocole Hémorragie massive (PHM) dans leur hôpital communautaire. La présentation du Dr Andrew Petrosoniak était axée sur l’identification de stratégies visant à assurer une mise en œuvre, une utilisation et une actualisation optimales des protocoles en situation d’hémorragie massive. Dans la dernière présentation, le Dr Michael Peddle a parlé des transfusions avant l’arrivée à l’hôpital et du système ontarien de transport de patients entre établissements; il a aussi passé en revue les soins à administrer avant un transfert pour optimiser les résultats au moment de la prise en charge définitive.
La rétroaction des personnes participantes a été extrêmement positive; on a louangé le contenu informatif et l’esprit de collaboration. Ces personnes ont reçu un certificat de participation après avoir répondu au sondage d’évaluation de l’activité. Un tirage a été organisé parmi celles qui avaient répondu au sondage.

Depuis que je travaille au département de médecine transfusionnelle, j’assiste tous les ans au Symposium de MT. Celui de cette année a été le plus informatif et le plus intéressant. » – Anonyme
Les gagnantes de cette année sont : Shannon Moores – Carte-cadeau Amazon de 100 $, Grace Liu – Carte-cadeau Indigo de 50 $ et Debbie Hamilton- Carte-cadeau Esso de 50 $.
Si vous avez raté l’événement, vous pouvez le visionner en suivant ce lien. 19th Annual TM Education Symposium – Transfusion Ontario
« Ce symposium m’a vraiment aidé à comprendre l’ensemble de la procédure en cas de PHM et l’utilisation qu’on fait des produits émis par le laboratoire pour sauver des vies.” – Anonyme
Un merci sincère à toutes les personnes qui ont participé. Nous avons bien hâte de vous voir aux événements que le RRoCS / la SCS organisera. En accédant à notre liste Upcoming events, vous pourrez consulter les annonces et les mises à jour.
Featured Resources
MHP Quality Metrics Portal
Note: Each Ontario hospital will need to determine where the data for the metrics is housed within their facility and who will be responsible for gathering and entering the data.

Upcoming Events
Transfusionists Talk

GHEST 2024 Save the Date

U of T

June 20, 2024 @12pm-1pm
MLT Session – Interesting serology cases
Subscribe to U of T Transfusion Medicine Rounds mailing list to get register
Attachment(s)
Stephanie Thompson, MLT, BSC, MLS(ASCP)CM, technologiste en chef, département d’hématologie, WRH — campus Met
Jessica Fortier, MLT, technologiste en chef, département de chimie, WRH — campus Met
Nicole Pilutti, MLT, technologiste en chef, département de médecine transfusionnelle, WRH — campus Met
En repensant à la période qui s’étend du 23 octobre au 13 décembre 2023, notre premier constat est que nous avons survécu. D’abord, le contexte : le campus métropolitain de l’hôpital régional de Windsor est l’un des cinq hôpitaux du Sud-ouest ontarien qui ont subi une cyberattaque au milieu de la nuit un dimanche. Le lundi matin, malgré l’absence de courriel, de système d’information de laboratoire (SIL) et de système d’information hospitalière, nous avons servi nos patientes et patients de notre mieux, souvent en découvrant au fur et à mesure de nouvelles façons de faire. Voici un bref résumé de mesures préparatoires qui pourraient vous éviter ce genre de situation. Les laboratoires dépendent énormément de l’automatisation et des systèmes électroniques pour prodiguer des soins à un grand nombre de patients, sans compromettre la qualité et la sécurité. Comment allions-nous mettre en place des systèmes qui nous permettraient de continuer à fournir le même niveau et la même qualité de soins, en toute sécurité?
- Sans accès à la messagerie électronique, un programme de messages textes, RAVE, a été mis en place. Le personnel a pu s’y abonner pour obtenir des mises à jour occasionnelles sur ce qui se passait en coulisse et obtenir des communications générales.
- Un grand tableau d’affichage de papier a été placé sur un chevalet pour que le personnel puisse communiquer d’un quart de travail à l’autre et poser des questions aux responsables.
- Assurez-vous que les numéros de télécopieur sont à jour et procurez-vous peut-être d’autres télécopieurs. N’oubliez pas de faire provision de cartouches, de papier et d’encre d’imprimante.
- Ajoutez du personnel administratif qui pourra aider à répondre au téléphone, envoyer les résultats par télécopieur et classer les rapports terminés.
- Pensez aussi à la possibilité de recruter plus de technologistes et d’aides de laboratoire.
- Voyez s’il est possible d’imprimer directement à partir de l’instrument. Certains de nos instruments imprimaient directement les résultats pour chaque échantillon analysé, alors que pour d’autres instruments, la demande devait se faire manuellement pour chaque échantillon.
- Dans notre cas, nous avions accès à des ordinateurs, mais il n’y avait pas de réseau ni de SIL. Nous pouvions toutefois avoir accès à un fichier de signature d’émission des produits sanguins et de saisie quotidienne des mesures de contrôle de la qualité (CQ). Des programmes de CQ comme Unity étaient fonctionnels et permettaient de faire des suivis. Nous avons stocké sur une clé USB de très solides fichiers à utiliser en cas de panne et ils sont prêts à servir.
- Assurez-vous que des résumés de documents sont mis à jour et accessibles pour connaître les valeurs critiques et les critères pour les analyses complémentaires ou de recherche.
- Une sauvegarde de toutes les procédures opérationnelles pourrait se révéler utile, si possible, surtout pour les résultats qui exigent des calculs.
- Nous avons créé un programme de production de codes à barres qui utilisaient des imprimantes à codes barres existantes. Nous avons aussi créé des collants pour les rapports indiquant le moment auquel des résultats critiques avaient été transmis par téléphone et l’état d’intégrité de l’échantillon (c.-à-d. (i.e., indices HIL).
- Une procédure de classement manuel (alphabétique ou numérique) permet de retrouver les résultats au besoin.
- Nous avons mis au point des profils de chimie sanguine pour simplifier la programmation manuelle sur les analyseurs et aider à diminuer les épreuves supplémentaires.
- Ayez des copies des numéros de catalogues, des fournisseurs, des numéros de compte ou des codes de facturation pour tout le stock courant, car cela simplifie de beaucoup les commandes de matériel.
- Certains programmes de médecine transfusionnelle du SIL comportent un écran de temps d’arrêt qui enregistre tous les renseignements pertinents sur tous les patients qui ont été testés avant. Familiarisez-vous avec cette procédure pour être en mesure de télécharger cette information qui est sauvegardée dans le disque dur.
- Assurez-vous que vos demandes de temps d’arrêt sont à jour, qu’elles correspondent aux épreuves que vous faites et qu’elles sont fonctionnelles.
En fin de compte, tous les départements et leur personnel doivent réduire au minimum les perturbations pour fournir aux patientes et patients des soins de qualité et sans danger.
Related Article
Featured Resources
MHP Quality Metrics Portal
Note: Each Ontario hospital will need to determine where the data for the metrics is housed within their facility and who will be responsible for gathering and entering the data.

Upcoming Events
Transfusionists Talk

GHEST 2024 Save the Date

U of T

June 20, 2024 @12pm-1pm
MLT Session – Interesting serology cases
Subscribe to U of T Transfusion Medicine Rounds mailing list to get register
Attachment(s)
Talal Mahdi, MD, FRCPC
Hématopathologiste, Association des laboratoires régionaux de l’Est de l’Ontario, L’Hôpital d’Ottawa
Les protocoles en cas d’hémorragie massive (PHM) sont des outils essentiels conçus pour accélérer l’administration de composants sanguins dans des situations urgentes en fonction des meilleures pratiques de gestion de patients en hémorragie. Ces meilleures pratiques comprennent l’identification précoce des patients en cause, l’administration rapide de composants et de produits sanguins ainsi que la réponse harmonisée des ressources humaines pour identifier et contrôler rapidement l’hémorragie.
Même si tout hôpital doté d’une urgence, d’un bloc opératoire ou de services obstétriques devrait avoir un PHM, la mise en œuvre de ces protocoles peut s’accompagner de problèmes. Pensons notamment à l’engagement et à la formation des partenaires en clinique, au manque de personnel, aux stocks limités de composants et produits sanguins, à l’éventail limité d’épreuves de laboratoire offertes et à la capacité ou plutôt à l’incapacité d’offrir un contrôle définitif de l’hémorragie. Parmi tous ces obstacles, il existe toutefois des solutions qui pourraient optimiser la mise en œuvre et l’efficacité des PHM, pour finalement, améliorer les soins dispensés aux patients.
L’obstacle le plus important à la mise en œuvre d’un PHM efficace dans de petits établissements est probablement lié à l’adhésion et à la formation des collègues sur le plancher. Il est essentiel que toutes les personnes impliquées soient motivées tout au long du processus et formées pour être sur la même longueur d’onde, car le PHM exige une réponse coordonnée et rapide de toute l’équipe. On peut y arriver en formant des sous-comités spécialisés et en organisant des séances régulières de formation ou d’évaluation pour toutes les personnes susceptibles de participer à la mise en œuvre de ce protocole.
L’efficacité du PHM repose sur l’identification rapide des patients en hémorragie massive et l’administration rapide des composants ou produits sanguins nécessaires. Le manque de personnel peut toutefois nuire grandement à ce processus. En réaction à ce problème, les hôpitaux peuvent mettre en place des procédures et politiques de travail après les heures habituelles. En donnant au personnel médical et infirmier la possibilité d’accéder à des unités de sang hors des heures régulières en présentant la documentation pertinente, les hôpitaux peuvent renforcer leur capacité à réagir rapidement aux hémorragies.
En outre, en adaptant les analyses de sang aux ressources accessibles après les heures, on peut simplifier davantage la procédure. Le recours à des instruments au point de service permet de faire des analyses efficaces et de prendre rapidement des décisions au sujet des composants sanguins à fournir.
S’il faut transférer le patient, il est possible de se préparer proactivement à cette éventualité en établissant des critères précis d’activation d’un PHM. De plus, comme un PHM est rarement mis en branle dans la plupart des centres, des simulations régulières d’activités entourant ce protocole peuvent contribuer à maintenir les compétences du personnel et à garantir que les gens seront prêts à exécuter efficacement le protocole quand le besoin s’en fera sentir.
L’apprentissage rétrospectif est aussi utile; la mise en place de vérifications régulières fournit de précieuses données sur les activations antérieures du protocole, ce qui facilite le respect de la réglementation et favorise l’amélioration continue de la qualité.
Enfin, lorsque les stocks de composants et produits sanguins sont inévitablement limités, il importe de valoriser la communication et la collaboration avec les hôpitaux des environs. Cela peut aider en cas de pénurie de composants ou de produits ou lors des transferts de patients et créer un réseau d’assistance en cas de besoin.
Même si des défis liés à la mise en œuvre d’un PHM persistent, des mesures proactives et des stratégies innovantes offrent des pistes pour surmonter ces obstacles. La mise à profit de solutions évolutives, l’entretien d’un réseau de soutien et d’entraide ainsi que la promotion d’une culture d’amélioration continue permettront aux hôpitaux de renforcer leur capacité de réagir avec rapidité et efficacité aux cas d’hémorragie massive, ce qui améliorera les soins aux patients.
Featured Resources
19th Annual TM Education Web Symposium

Ontario’s MHP: Guidance for small/remote hospitals

Implementation Checklist (MHP Toolkit) – Adult

Patient Transport (MHP Toolkit)

MHP Quality Metrics Portal
Note: Each Ontario hospital will need to determine where the data for the metrics is housed within their facility and who will be responsible for gathering and entering the data.

Upcoming Events
Transfusionists Talk

SCMT 2024

U of T

June 20, 2024 @12pm-1pm
MLT Session – Interesting serology cases
Subscribe to U of T Transfusion Medicine Rounds mailing list to get registration details
Attachment(s)
Dr J. Radigan, FRCPC, Pam Vansteelandt, MLT, BSc., CLQM, MBA, Tasha Vandervliet, RN, BScN, À Deanna Wright MBA, BSc, MRT(T)
Stratford General Hospital – Programme interhospitalier de laboratoires, Stratford, ON
Le partenariat interhospitalier de laboratoires (Interhospital Laboratory Partnership ou IHLP) regroupe les laboratoires de 16 petits hôpitaux ruraux du Sud-Ouest ontarien. Nous avons une banque de sang centralisée qui procède à l’identification des anticorps, huit établissements qui exercent les activités de base d’une banque de sang et font des épreuves de compatibilité croisée et sept dispensaires qui ne distribuent que des culots globulaires de groupe O sur place.
Depuis la publication de la trousse Protocole Hémorragie massive (PHM) en 2020, nous sommes en transition d’une procédure de transfusion issue du laboratoire à un protocole hospitalier. Après certains délais attribuables à la COVID et à la pénurie de ressources humaines en santé, nos établissements travaillent soit à raffiner des processus existants, soit à élaborer des PHM spécifiques à leur établissement ou à l’Alliance.

Une équipe multidisciplinaire formée de personnel infirmier ou enseignant, de personnel de laboratoire, de pharmacie ou de maintenance ont partagé leur expertise et leurs expériences pour assurer la réussite de la mise en œuvre. En nous servant des ressources de la trousse de PHM provinciale, nous avons essayé d’optimiser les plans en prenant en compte des situations locales particulières. Les petits établissements ruraux doivent relever des défis qui n’ont pas été clairement abordés dans la trousse PHM, notamment les types et les quantités de produits sanguins disponibles sur place, le personnel accessible et les moyens de transport.
Compte tenu du personnel de laboratoire limité dans les établissements ruraux, nous avons choisi d’utiliser des concentrés de complexe prothrombique (CCP) plutôt que du plasma. Cela permet au personnel infirmier d’aller chercher le produit au laboratoire et de le reconstituer en évitant les enjeux de compatibilité des groupes sanguins, les exigence et décongélation et le suivi des stocks de produits. Pour des raisons semblables, nous avons aussi mis de côté le cryoprécipité et opté pour l’emploi de concentré de fibrinogène (CF) dans toute la région.
Pour valider les processus de PHM avant de les finaliser, nous avons organisé des codes de transfusion fictive dans diverses salles d’urgence et unités de soins clés rurales. Nous avons ainsi pu obtenir l’adhésion des parties prenantes en plus de permettre à l’équipe multidisciplinaire d’évaluer les changements nécessaires à chaque palier pour s’aligner sur les objectifs du protocole. Ces simulations ont mis en lumière l’importance de donner la priorité aux transferts vers de grands centres et ont permis au personnel infirmier de s’exercer à reconstituer et à administrer des CCP et du CF, ainsi que d’utiliser des réchauffeurs de sang et des couvertures chauffantes.
La formation du personnel médical est continue. Compte tenu de la diversité des soins que dispense ce personnel, la formation aux protocoles moins courants entre en concurrence avec d’autres priorités. Le PHM est soumis à l’examen du comité médical consultatif avant son approbation. La formation en médecine transfusionnelle est intégrée aux séances scientifiques et aux autres occasions de perfectionnement offertes au personnel médical.
Nous avons réussi à mettre en place l’administration précoce et systématique d’acide tranexamique (TXA). Nous avons récemment encouragé la participation des paramédics locaux, afin d’intégrer l’administration préhospitalière de TXA, dans la mesure du possible.
Le fait de connaître les attentes quant aux paramètres de qualité nous a été utile dans le processus; c’est pourquoi nous avons choisi d’évaluer les PHM selon ces paramètres. Les données relatives à la qualité seront utiles tant pour améliorer le processus que pour optimiser les futurs niveaux de stocks de produits sanguins.
Grâce aux données et aux conseils fournis par le RRoCS et la SCS, nous espérons parvenir à trouver un équilibre entre la gestion responsable des ressources et l’efficacité des PHM dans tous nos hôpitaux ruraux.
Featured Resources
19th Annual TM Education Web Symposium

Ontario’s MHP: Guidance for small/remote hospitals

Implementation Checklist (MHP Toolkit) – Adult

Patient Transport (MHP Toolkit)

MHP Quality Metrics Portal
Note: Each Ontario hospital will need to determine where the data for the metrics is housed within their facility and who will be responsible for gathering and entering the data.

Upcoming Events
Transfusionists Talk

SCMT 2024

U of T

June 20, 2024 @12pm-1pm
MLT Session – Interesting serology cases
Subscribe to U of T Transfusion Medicine Rounds mailing list to get registration details
Attachment(s)
Mystery in a Test Tube April 11, 2024